اندوکاردیت، عفونت پوشش داخلی محفظه ها و دریچه های قلب می باشد که به آن اندوکاردیوم نیز می گویند. اندوکاردیت معمولاً ناشی از عفونت است. باکتری، قارچ یا دیگر میکروب ها از دیگر بخش های بدن مانند دهان با جریان خون انتقال پیدا کرده و به ناحیه ی آسیب دیده در قلب شما می چسبند. اگر این مشکل به سرعت درمان نشود، اندوکاردیت می تواند به دریچه های قلب شما آسیب برساند.
درمان اندوکاردیت شامل دارو و گاها جراحی است. افرادی بیشتر در معرض ابتلا به اندوکاردیت هستند که دارای دریچه های قلب آسیب دیده، دریچه های قلب مصنوعی یا دیگر نقص های قلبی هستند. اندوکاردیت، بسته به نوع میکروبی که موجب عفونت شده و وجود مشکل زمینه ای قلبی، ممکن است به آهستگی یا ناگهانی ایجاد شود.
علائم بیماری اندوکاردیت
علائم و نشانه های اندوکاردیت می تواند از فردی به فرد دیگر متفاوت باشند علائمی مانند:
- درد عضلات و مفاصل
- درد قفسه سینه به هنگام نفس کشیدن
- خستگی
- علائم شبیه به آنفلوانزا، مانند تب و لرز
- تعریق شبانه
- تنگی نفس
- التهاب در پاها یا شکم
- صدای سوفل قلبی جدید یا تغییر یافته، که صدای قلبی است که بر اثر هجوم خون به قلب ایجاد می شود.
🔔علائم و نشانه هایی از اندوکاردیت که کمتر شایع هستند:
- کاهش وزن بدون دلیل
- خون در ادرار، که ممکن است خود شما قادر به دیدن آن باشید، یا پزشک با بررسی ادرار زیر میکروسکوپ، آن را مشاهده کند.
- حساسیت در طحال، که یک عضو بدن مبارزه کننده با عفونت می باشد و درست زیر قفسه دنده سمت چپ قرار گرفته است
- نقاط قرمز در کف دست یا کف پا (ضایعات Janeway)
- نقاط قرمز حساس زیر پوست انگشتان دست یا انگشتان پا (گره های اسلر)
- لکه های ریز بنفش یا قرمز به نام پتشیا، روی پوست، در سفیدی چشم ها یا داخل دهان
درمان اندوکاردیت عفونی
اندوکاردیت عفونی با آنتی بیوتیک و گاها با استفاده از جراحی قلب درمان می شود.
درمان اندوکاردیت عفونی با آنتی بیوتیک
آنتی بیوتیک ها معمولاً 2 تا 6 هفته به صورت درون وریدی تزریق می شوند. شما اغلب به مدت حداقل یک هفته یا بیشتر در بیمارستان بستری می شوید. این کار پزشک شما را قادر می سازد تا شرایط شما را بررسی و اطمینان حاصل کند که عفونت شما به آنتی بیوتیک ها پاسخ داده است.
اگر پیش از اتمام درمان به شما اجازه داده شود که به خانه بروید، تزریق آنتی بیوتیک ها را باید در خانه ادامه داد. اگر شما در خانه درمان آنتی بیوتیکی درون وریدی دریافت می کنید، به مراقبت های خاصی نیاز دارید.
پیش از اینکه بیمارستان را ترک کنید، تیم پزشکی شرایط مراقبت در منزل را برای شما فراهم می کند تا بتوانید درمان خود را ادامه دهید. شما همچنین نیاز به پیگیری مداوم پزشکی دارید. این تیم اغلب شامل پزشکان متخصص در بیماری های عفونی، متخصص قلب و جراح قلب می شود.
جراحی
در اکثر موارد، برای ترمیم یا جایگزینی دریچه قلب آسیب دیده یا کمک به پاکسازی عفونت به جراحی نیاز است. اندوکاردیت عفونی ناشی از قارچ اغلب نیاز به جراحی دارد. چرا که این نوع اندوکاردیت نسبت به اندوکاردیت ناشی از باکتری سخت تر می باشد.
چه زمانی باید برای درمان اندوکاردیت به پزشک مراجعه کرد؟
اگر شما دارای علائم یا نشانه های اندوکاردیت هستید، بلافاصله به پزشک مراجعه کنید. به ویژه اگر دارای عوامل خطر این عفونت جدی مانند نقص قلبی یا سابقه ی اندوکاردیت باشید.
گرچه، شرایطی با خطر کمتر نیز می توانند موجب علائم و نشانه های مشابهی شوند، اما تا زمانی که پزشک شرایط شما را بررسی نکند، متوجه این موضوع نخواهید شد.
اگر پزشک تشخیص داد که شما مبتلا به اندوکاردیت هستید، هر گونه علائم و نشانه ای که ممکن است به معنی بدتر شدن عفونت شما باشد را با پزشک در میان بگذارید، این علائم عبارتند از:
- لرز
- تب
- درد مفاصل
- تنگی نفس
دلایل ابتلا به اندوکاردیت
معمولاً سیستم ایمنی بدن شما هر گونه باکتری مضری را که وارد جریان خون شما می شود را از بین می برد. اما باکتری که در دهان، گلو و یا دیگر بخش های بدن شما زندگی می کند، مانند پوست یا روده شما، گاها می تواند تحت شرایطی موجب اندوکاردیت شود.
آندوکاردیت زمانی رخ می دهد که میکروب، معمولاً باکتری، وارد جریان خون شما می شود، به قلب شما رفته و به دریچه های قلب غیر طبیعی یا بافت قلب آسیب دیده می چسبند. قارچ یا دیگر میکروب ها نیز ممکن است موجب اندوکاردیت شوند. باکتری، قارچ یا دیگر میکروب هایی که می توانند موجب اندوکاردیت شوند ممکن است از راههای زیر وارد جریان خون شوند:
بهداشت دندان نامناسب
مسواک زدن صحیح و نخ دندان کشیدن به جلوگیری از بیماری لثه کمک می کند. اگر شما مراقبت خوبی از دندانها و یا لثه های خود نداشته باشید، مسواک زدن می تواند موجب خون ریزی لثه های ناسالم شما شود و به باکتری شانس وارد شدن به جریان خون را دهد. برخی از رویکردهای دندانپزشکی که لثه را می بُرند نیز ممکن است به باکتری اجازه ورود به جریان خون را دهند.
دهلیزها و دریچه های قلب آسیب دیده
شما اگر دارای دریچه های قلبی آسیب دیده، بیمار و یا ناقص هستید، بیشتر در معرض ابتلا به اندوکاردیت قرار دارید. گرچه، اندوکاردیت در افراد سالم نیز اتفاق می افتد.
کاتترها
باکتری می تواند از طریق لوله نازکی که پزشک در برخی موارد برای تزریق یا تخلیه مایعات از بدن استفاده می کند، وارد بدن شود. اگر کاتتر برای مدت زمانی طولانی به بدن وصل باشد، این احتمال بیشتر است. برای مثال، اگر شما نیاز به دیالیز طولانی مدت دارید، ممکن است به کاتتر احتیاج داشته باشید.
تزریق مواد مخدر
سوزن ها و سرنگ های آلوده دغدغه ی اصلی افرادی ست که از داروهای مخدر غیر قانونی مانند هروئین یا کوکائین استفاده می کنند. اغلب افرادی که از مخدر استفاده می کنند، به سوزن یا سرنگ های تمیز و استفاده نشده دسترسی ندارند.
عواملی که درصد ابتلا را در اندوکاردیت بالا می برند؟
اگر دارای شرایط زیر هستید، بیشتر در معرض ابتلا به اندوکاردیت قرار دارید:
- .سن بالا: اندوکاردیت در اغلب موارد در افراد بالای 60 سال اتفاق می افتد
- .دریچه های مصنوعی قلب: احتمال بیشتری وجود دارد که میکروب ها به دریچه مصنوعی قلب بچسبند
- دریچه های آسیب دیده قلب: شرایط پزشکی خاص مانند تب روماتیسمی یا عفونت می تواند به یک یا چند تا از دریچه های قلب آسیب برساند، که احتمال خطر عفونت را افزایش می دهد
- نقص های قلبی مادرزادی: اگر شما با نوع خاصی از نقص های قلبی مانند ضربان قلب نامنظم یا دریچه قلب غیر طبیعی متولد شده باشید، قلب شما ممکن است بیشتر مستعد عفونت باشد.
- سابقه اندوکاردیت: اندوکاردیت می تواند به بافت قلب و دریچه ها آسیب برساند و احتمال خطر عفونت قلبی در آینده را افزایش دهد.
عوارض اندوکاردیت
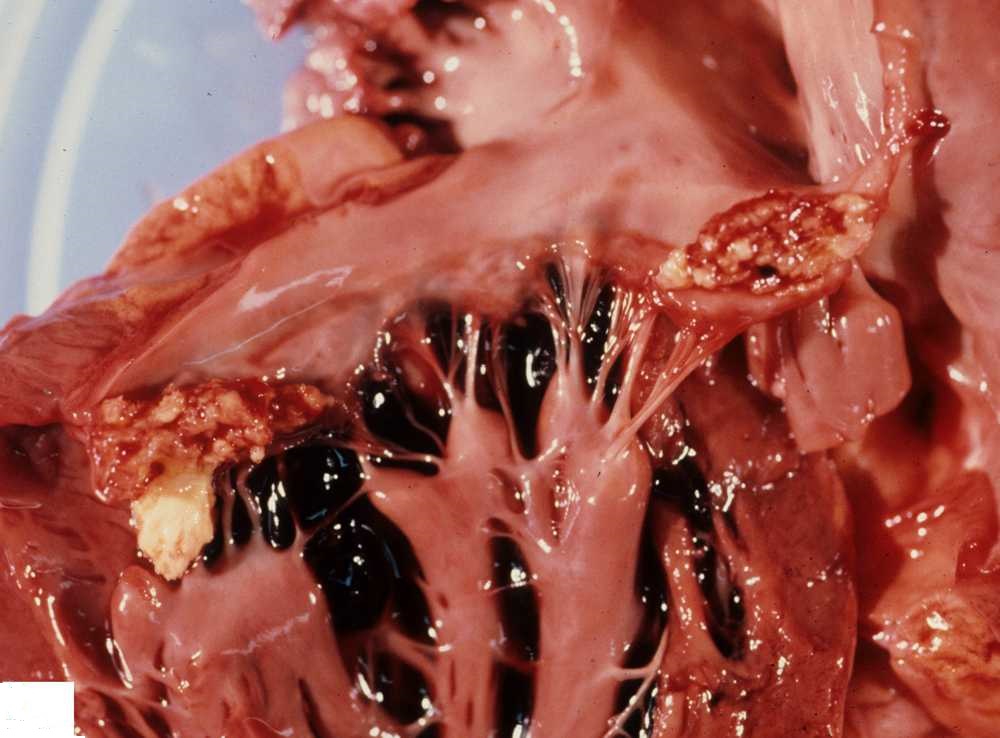
در اندوکاردیت، توده های تشکیل شده از میکروب و تکه های سلولی، یک توده غیر طبیعی در قلب شما تشکیل می دهند. این توده ها که، وجتیشن (vegetation) نامیده می شوند، می توانند بشکنند و به مغز، ریه ها، اعضای شکمی، کلیه ها یا دست ها و پاها بروند. در نتیجه، اندوکاردیت می تواند موجب عوارض زیر شود:
- صداهای غیر طبیعی قلب (صدای سوفل)، آسیب دریچه قلب و نقص قلبی
- حمله قلبی
- چرک های جمع شده (آبسه) در قلب، مغز و دیگر اعضای بدن
- لخته خون در شریان ریه (آمبولی ریوی)
- آسیب کلیه
- بزرگ شدن طحال
اندوکاردیت چگونه تشخیص داده می شود؟
پزشک شما اندوکاردیت عفونی (IE) را براساس عوامل خطر، سابقه پزشکی، نشانه ها، علائم و نتایج آزمایشات تشخیص خواهد داد.
تشخیص عفونت، اغلب بر اساس چندین عامل می باشد و نمی توان به یک علامت، نشانه و یا یک نتیجه آزمایش مثبت بسنده کرد.
آزمایشات خون جهت تشخیص اندوکاردیت
کشت های خون، مهم ترین آزمایشات خون مورد استفاده برای تشخیص اندوکاردیت عفونی هستند. در یک دوره 24 ساعته، چندین بار خون گرفته می شود. این نمونه ها در بطری های کِشت مخصوصی قرار داده می شوند تا به باکتری اجازه رشد کردن دهند.
سپس پزشکان باکتری را شناسایی و آزمایش می کنند تا ببینند کدام آنتی بیوتیک ها آنها را خواهند کشت. گاهی اوقات در کشت های خون هیچ باکتری رشد نمی کند، اما شخص هنوز مبتلا به اندوکاردیت عفونی می باشد. این شرایط، اندوکاردیت عفونی کشت منفی نامیده می شود و نیاز به درمان با آنتی بیوتیک دارد.
اکوکاردیوگرام
از آنجا که امواج صوتی از پوست، عضله، بافت، استخوان و ریه ها عبور می کنند، تصاویر آنها ممکن است جزئیات کافی نداشته باشند. از اینرو پزشک شما ممکن است، انجام اکوکاردیوگرام از راه مری را توصیه کند.
EKG (نوار قلب)
از نوار قلب معمولاً برای تشخیص اندوکاردیت استفاده نمی شود، با این حال، این آزمایش ممکن است انجام شود تا مشخص شود آیا اندوکاردیت بر فعالیت الکتریکی قلب شما تأثیر گذاشته است یا نه.