عمل پیوند قلب نوعی عمل جراحی است که طی آن قلب بیمار از بدنش خارج میشود و با یک قلب سالم دیگر (که مربوط به فرد اهداکننده است)، جایگزین می شود. البته برای خارج کردن قلب از بدن فرد اهداکننده، دو پزشک باید تایید کنند که او دچار مرگ مغزی شده است.
قبل از این که بخواهید در لیست انتظار پیوند قلب قرار گیرید؛ پزشک باید تصمیم بگیرد که این راه، بهترین گزینه درمانی برای نارسایی قلب شماست یا خیر؟ همچنین او باید مطمئن شود که آیا برای انجام عمل جراحی پیوند قلب، به اندازه کافی از توانایی و سلامت جسمانی برخوردار هستید یا خیر؟
چرا به عمل پیوند قلب نیاز دارم؟
اگر نارسایی قلبی دارید و درمانهای دیگر برای شما موثر نبودهاند، احتمالا باید تحت عمل پیوند قلب قرار بگیرید. آخرین مرحله، حالتی است که ماهیچه قلب اصلا نمیتواند خون را در بدن بیمار پمپ کند. وقتی بیماری به این درجه برسد یعنی بقیه درمانها، دیگر کارساز نیستند. این حالت، آخرین درجه نارسایی قلبی است.
برخلاف اسم «نارسایی قلبی»، تشخیص این بیماری به این معنا نیست که قلب در حال ایستادن است. لغت «نارسایی» به این منظور استفاده میشود که نشان دهد عضله قلب نمیتواند به طور عادی خون بدن را پمپ کند. ممکن است این عضله آسیب دیده باشد یا بسیار ضعیف شده باشد یا اینکه هر دو حالت برای آن رخ داده باشد.
برخی از دلایل نارسایی قلبی موارد زیر هستند:
- حمله قلبی (آنفارکتوس میوکارد یا سکته قلبی)
- عفونت ویروسی عضله قلب
- فشار خون بالا
- بیماری دریچه قلب
- نقص مادرزادی قلب
- ضربان نامنظم قلب (آریتمی)
- پرفشاری شریان ریوی
- اعتیاد به مصرف الکل یا مواد مخدر
- بیماریهای مزمن ریه مانند آمفیزم یا بیماری مزمن انسدادی ریه
- بزرگ، ضخیم و یا کوفته شدن ماهیچه قلب (کاردیومیوپاتی یا بیماری ماهیچه قلب)
- کاهش میزان گلبولهای قرمز (آنمی)
چه کسانی پیوند قلب میشوند؟
خطرات عمل پیوند قلب
⛔ عفونت
⛔ خونریزی طی عمل جراحی یا پس از آن
⛔ تشکیل لختههای خونی که منجر به حمله قلبی، سکته یا مشکلات ریوی شود
⛔ مشکلات تنفسی
⛔ نارسایی کلیه
⛔ اختلال عروق قلبی آلوگرافت: این اختلال مربوط به رگهای خونی است که خون را به قلب برمیگردانند. این رگها سفت و ضخیم میشوند. این موضوع مشکلات جدی برای ماهیچه قلب ایجاد میکنند.
⛔ پس زدن پیوند
⛔ مرگ
فیلم پیوند قلب
احتمال دارد سیستم ایمنی بدنتان، قلب جدید را پس بزند. این موضوع واکنش طبیعی بدن به بافت یا شیء جدیدی است که وارد آن شده است. وقتی قلب جدیدی در بدن شما قرار میگیرد، سیستم ایمنی بدن آن را به عنوان یک تهدید خارجی تلقی میکند و به عضو جدید حمله می کند.
برای اینکه عضو پیوندشده بتواند در بدن جدید باقی بماند، باید دارو مصرف کنید. درواقع این داروها برای قبول عضو جدید و حمله نکردن به آن، سیستم ایمنی بدن را فریب میدهند.
باید برای بقیه زندگی خود به منظور پیشگیری و درمان پس زدن پیوند، مصرف این داروها را ادامه دهید. البته این داروها عوارض جانبی هم دارند. عوارض این داروها بستگی به نوع آنها دارد. از جمله عوارض این داروها میتوان به موارد زیر اشاره کرد:
⚠️ سرطان متاستاز شده (وقتی سرطان از نقطهای از بدن شروع شده و به دیگر قسمتهای بدن سرایت کند).
⚠️ ابتلا به بیماریهای دیگر (به جز بیماری قلبی) که پس از پیوند بهبود نمییابند.
⚠️ سوءمصرف الکل یا مواد مخدر
⚠️ گردش خون ضعیف در بدن و مغز
⚠️ ابتلا به بیماریهای حادی که تحمل جراحی را در بدن فرد کاهش میدهد.
⚠️ عفونتهای مکرر یا رایجی که درمان روی آنها اثری نداشته باشد.
⚠️ دنبال نکردن رژیم درمانی. برای مثال طبق دستور مصرف نکردن داروهای تجویزشده یا سر موعد مقرر مراجعه نکردن به پزشک
ممکن است با توجه به وضعیت سلامتی خاص فرد، خطرات دیگری هم برای او وجود داشته باشد. قبل از انجام جراحی راجع به همه نگرانیهایتان با پزشک مشورت کنید.
آمادگی لازم برای عمل پیوند قلب
همه بیماران نمیتوانند پیوند قلب انجام دهند. تیم پیوند، ارزیابیهای اولیه را انجام داده و آنها را بررسی میکنند؛ چون اطلاعات گستردهای نیاز است تا بتوان به این نتیجه رسید که آیا بیمار واجد شرایط پیوند قلب هست یا نه؟
جراح قلب و عروق، پرستار یا دستیار پزشک، یک یا چند پرستار پیوند، مددکار اجتماعی و یک روانشناس یا روانپزشک؛ تیم پیوند را تشکیل میدهند. احتمال دارد متخصص تغذیه و متخصص بیهوشی (پزشکی که با استفاده از دارو، وظیفه بیهوش نگه داشتن بیمار را برعهده دارد) نیز از دیگر اعضای این تیم باشند.

روند ارزیابی عمل پیوند قلب به شرح زیر است:

اضطراب، مسائل اقتصادی و حمایت خانواده یا افراد دیگر میتواند از مشکلات روانشناختی و اجتماعی پیوند عضو محسوب شوند. این معیارها میتوانند تاثیر زیادی بر عملکرد فرد، پس از پیوند بگذارند.

برای کمک به یافتن تطبیقپذیرترین اهداکننده و کاهش شانس پسزدن پیوند باید از خون بیمار، نمونهبرداری شود.

به اندازه ارزیابی وضعیت کلی سلامت بدن، ارزیابی عملکرد ریهها نیز مهم است. از جمله آزمایشهایی که برای ارزیابی ریه انجام میشود، میتوان به موارد زیر اشاره کرد: اشعه ایکس، سونوگرافی، سی تی اسکن، آزمونهای عملکرد ریه و ارزیابی دهان و دندانها. احتمال دارد به جز موارد ذکرشده، نیاز باشد که از خانمها تست پاپ اسمیر، ارزیابیهای بیماریهای زنان و ماموگرافی نیز گرفته شود.

واکسنهای مختلفی به فرد تزریق میشود تا شانس پیشرفت عفونت در بدن کاهش یابد و احتمال تاثیر آن روی قلب پیوندشده نیز کم شود.
تیم پیوند با بررسی اطلاعات بهدستآمده از مصاحبههای انجامشده، تاریخچه پزشکی، نتایج آزمایشها و تستهای تشخیصی؛ راجع به واجد شرایط بودن فرد تصمیم میگیرند.
پس از این که تایید شد شخص میتواند در لیست پیوند قرار گیرد، اسم او در «شبکه بههمپیوسته لیست اشتراک اعضا» ثبت میشود.
وقتی عضو اهداشدهای موجود شد؛ پزشک با توجه به شدت وضعیت بیماری شخص، سایز بدن و گروه خونی او بیمار موردنظر را انتخاب میکند.
اگر شما برای پیوند عضو انتخاب شوید باید در سریعترین زمان ممکن به بیمارستان بروید و برای پیوند آماده شوید.

قبل از شروع عمل پیوند قلب باید این موارد رعایت شوند:
- پزشکتان روند جراحی را برای شما توضیح خواهد داد و شما میتوانید سوالات خود را از او بپرسید
- باید برگه رضایتنامه را امضا کنید تا پزشک اجازه عمل داشته باشد. آن را با دقت بخوانید و اگر مورد مبهمی وجود داشت، راجع به آن از پزشکتان سوال بپرسید
- به محض اینکه به شما گفته شد باید برای عمل پیوند قلب آماده شوید، نباید هیچ چیزی بخورید یا بنوشید
- ممکن است پزشک برای شما داروی مسکن تجویز کند (به منظور احساس آرامش بیشتر)
- احتمال دارد پزشک با توجه به وضعیت سلامتتان از شما بخواهد موارد دیگری را نیز برای آمادگی بیشتر رعایت کنید
نحوه انجام عمل پیوند قلب
برای پیوند قلب باید عمل جراحی باز صورت گیرد و بیمار در بیمارستان بستری شود. با توجه به وضعیت بیمار و مهارت پزشک مربوطه، روشهای جراحی با یکدیگر فرق دارند. به طور کلی روند پیوند قلب به این صورت است:
1- از شما خواسته میشود اگر زیورآلات یا اشیای دیگری دارید که باعت ایجاد تداخل در طی عمل جراحی میشوند، آنها را درآورید.
2- در مرحله بعدی باید لباس بیمارستان را بپوشید.
3- پرستار، سوزنی وریدی را وارد دست یا بازویتان خواهد کرد. به منظور نشان دادن ضربان قلب، فشار و آزمایش خون، کاتترهای دیگری هم به گردن و مچ دستتان متصل میشوند.
4- لوله انعطافپذیر و نرمی (سوند فولی) به مثانهتان متصل میشود تا ادرارتان را تخلیه کند.
5- لوله دیگری از راه دهان یا بینی وارد شکمتان خواهد شد تا مایعات درون آن را تخلیه کند.
6- احتمال دارد اگر روی سینه موی فراوانی باشد، مجبور به تراشیدن آنها شوید.

7- جراحی پیوند قلب تحت بیهوشی کامل انجام میشود. پس از بیهوشی، لولهای تنفسی به ریه متصل میشود. این لوله از طرف دیگر به دستگاه ونتیلاتور متصل است. این دستگاه در حین عمل جراحی، به جای شما نفس خواهد کشید.
8- پزشک متخصص بیهوشی، ضربان قلب، فشار خون و میزان اکسیژن خونتان را در طول عمل جراحی بررسی خواهد کرد.
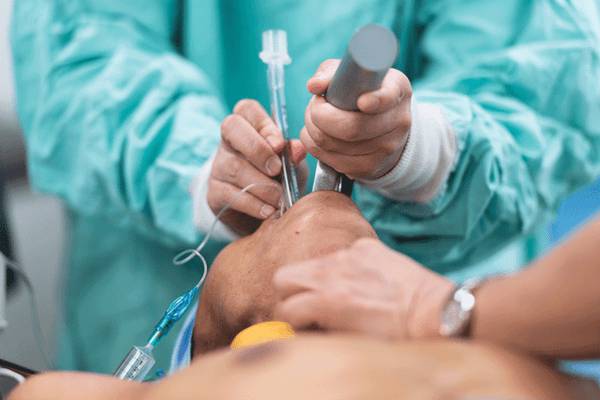
9- با محلول ضدعفونی، پوست ناحیهای که قرار است جراحی روی آن انجام شود، پاک میشود.
10- در مرحله بعد پزشک قسمت میانی قفسه سینه بیمار را میشکافد.
11- او سپس استخوان جناغ سینه را از طول به دو نیم تقسیم میکند و آنها را از هم دور میکند تا بتواند قلبتان را ببیند.
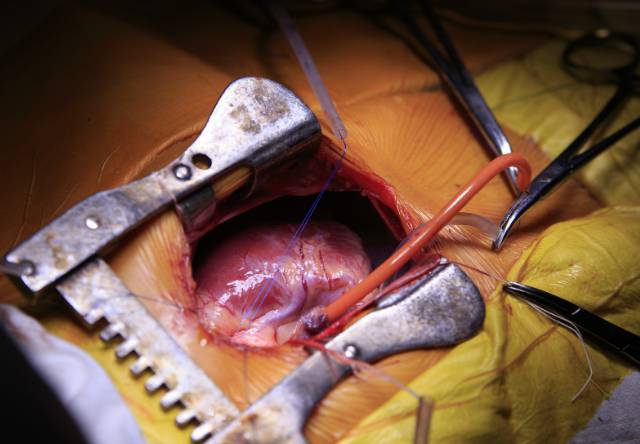
12- در مدت زمانی که قلبتان متوقف و در حال جابهجا شدن است؛ جراح، لولههایی به سینه متصل میکند که به دستگاه بایپس قلبیریوی هم متصل است. این دستگاه خون را به کل بدن پمپ میکند.
13- وقتی کل خون بدن به دستگاه بایپس قلبیریوی منتقل شد و این دستگاه وظیفه پمپ خون بدن را برعهده گرفت؛ پزشک قلب بیمار را از بدن خارج میکند.
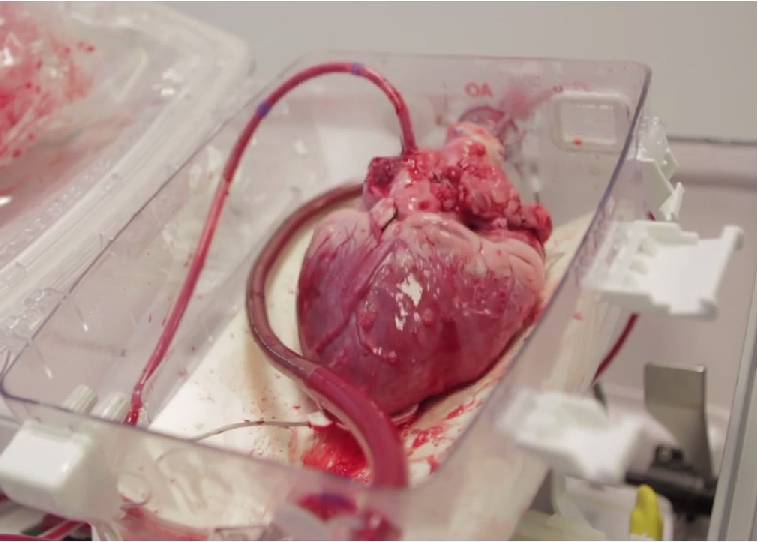
14- جراح، قلب اهدایی را جایگزین کرده و آن را میدوزد. وقتی قلب در جای خودش قرار گرفت، او با دقت رگهای خونی را متصل میکند تا هیچ روزنه ای باقی نماند.
15- وقتی قلب جدید کاملا در بدن جای گرفت، جریان گردش خون از دستگاه بایپس قلبیریوی دوباره به بدن برمیگردد و لولههایی که دستگاه را به بدن وصل کردهاند، برداشته میشوند.
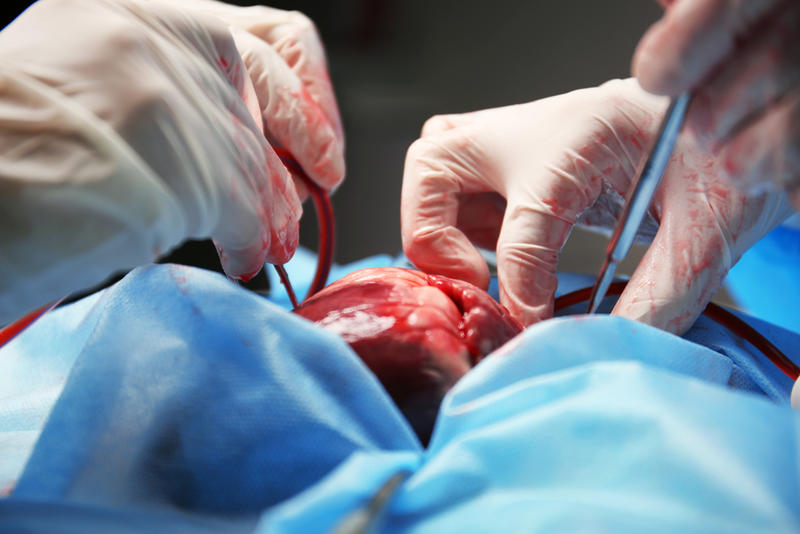
سپس پزشک با پدهای الکتریکی کوچکی به قلب شوک وارد میکند تا دوباره خود قلب فعالیت را از سر گیرد.
16- به محض این که قلب جدید شروع به تپیدن کرد؛ تیم مراقبت درمانی، عملکرد قلب را بررسی میکند تا مطمئن شود که هیچ منفذی در آن وجود ندارد.
17- احتمال دارد پزشک سیمهای ضربانسازی درون قلب شما قرار دهد. این سیمها برای مدتی کوتاه به دستگاه ضربانسازی متصل میشود که خارج از بدن قرار دارد.
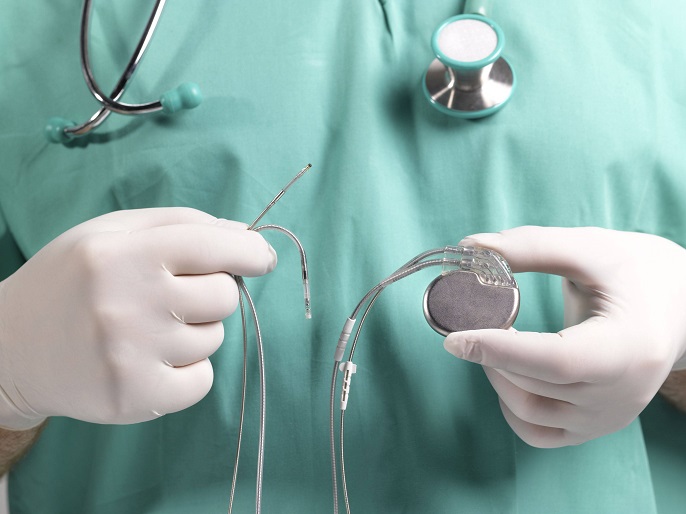
18- پزشک با استفاده از سیمهای کوچکی، استخوانهای جناغ را به هم متصل میکند.
19- در مرحله بعدی پزشک با استفاده از بخیه یا منگنه جراحی، برش ایجاد شده را می دوزد.
20- سپس لولههایی را وارد سینه شما میکنند تا خون و مایعات دیگری که دور قلب را گرفتهاند، تخلیه شوند. این لولهها از سمت دیگر به دستگاه مکندهای متصل میشوند تا در مدت زمانی که قلب دوره بهبودی خود را می گذراند، مایعات دور آن تخلیه شوند.
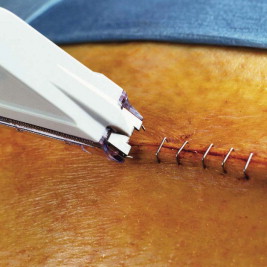
21- پزشک در مرحله آخر با پانسمان یا باند استریلشدهای روی زخم را میپوشاند.
پس از پیوند قلب چه اتفاقاتی میافتد؟
یکی از افراد کادر درمانی پس از عمل جراحی، شما را به اتاق ریکاوری یا بخش مراقبتهای ویژه (ICU) میبرد و به مدت چند روز با دقت شما را تحت نظر خواهند داشت.
✅ یکی از پرستاران دستگاههایی به شما متصل میکند که الکتروکاردیوگرام (ECG)، فشار خون و دیگر فشارهای مربوط به بدن، روند تنفسی و میزان اکسیژن شما را میسنجد. پس از جراحی پیوند قلب، باید بین 7 تا 14 روز یا حتی بیشتر در بیمارستان بستری شوید.
✅ لولهای در حلقتان قرار میگیرد که به شما کمک کند تا زمانی که شرایط جسمی پایداری داشته باشید و خودتان بتوانید نفس بکشید، ونتیلاتور (دستگاه تنفسی) این کار را برایتان انجام می دهد. با توجه به شرایط جسمانی بیمار ممکن است لوله تنفسی از چند ساعت تا چند روز در گلوی شخص باقی بماند.
✅ پس از اینکه بیمار به هوش آمد و توانست خودش نفس بکشد، پزشک دستگاه تنفسی را تنظیم میکند تا به بیمار اجازه تنفس بیشتری داده شود. زمانی که شخص کاملا به هوش بیاید و سرفه کردن را شروع کند، پزشک لوله تنفسی را از بدن خارج میکند.
✅ پس از خارج کردن لوله تنفسی؛ یک پرستار هر دو ساعت یک بار به شما کمک میکند تا سرفه کنید و نفسهای عمیق بکشید.

✅ با توجه به زخمهایتان انجام چنین کاری سخت است اما برای پیشگیری از تجمع مخاط در ریهها و احتمال ابتلا به عفونت ریه باید این کار انجام شود. پرستار برای آسانتر کردن این روند به شما آموزش میدهد که بالشتی را به آرامی به سینه خود فشار دهید.
✅ احتمال دارد در صورت نیاز، داروی مسکن برای شما تجویز شود. دو حالت برای دریافت این نوع دارو وجود دارد:
ممکن است پرستار آن را به شما بدهد یا خودتان این کار را انجام دهید. برای این که خودتان بتوانید دارو را تزریق کنید؛ دستگاهی به رگ وریدی شما متصل میشود تا با فشردن یک دکمه دارو را دریافت خواهید کرد.
✅ ممکن است پزشک لوله پلاستیکی و باریکی را از راه بینی وارد معده شما کند. این لوله، هوایی که استشمام می کنید، را از بدنتان خارج میکند. وقتی عملکرد روده و شکمتان به حالت طبیعی بازگشت، این لوله برداشته میشود. تا زمانی که این لوله از بدنتان خارج نشده باشد، نمیتوانید چیزی بخورید یا بنوشید.
✅ ممکن است به منظور بهبود عملکرد قلب، فشار خون و کنترل مشکلات خونریزی، داروهای درون وریدی خاصی به شما تزریق شوند. وقتی با گذشت زمان وضعیت جسمانی شما پایدار شود؛ آرام آرام روند تزریق داروها کم شده و در نهایت قطع می شود. همچنین اگر سیمهای ضربانساز هم به قلبتان متصل شده باشد، آنها نیز از بدنتان خارج خواهند شد.
✅ پس از ثابت شدن وضعیت جسمی و خروج لولههای تنفسی و شکمی، میتوانید نوشیدن مایعات را شروع کنید. با گذشت زمان میتوانید خوردن غذاهای جامد را نیز آغاز کنید.
✅ تیم مراقبتی شما با دقت میزان دوز داروهای سرکوبکننده ایمنی را بررسی خواهد کرد تا مطمئن شود که بهترین ترکیب این داروها و دوز مناسبی از آنها را مصرف خواهید کرد.
✅ وقتی توانایی شروع تمرینهای تنفسی و فیزیوتراپی را داشته باشید؛ پرستار و یا متخصص فیزیوتراپی این موارد را با شما تمرین خواهند کرد.

✅ اعضای تیم پیوند به شما آموزش خواهند داد که به هنگام مرخص شدن و رفتن به خانه چگونه باید از خودتان مراقبت کنید و چه مواردی را باید رعایت کنید.
تیم مراقبت، مقدمات مرخص شدن شما را فراهم میکند و جلسه بعدی ویزیت دکتر را به شما اطلاع خواهد داد.
یکی از نکات مهمی که باید حتما پس از انتقال شما به خانه رعایت شود این است که ناحیه جراحیشده تمیز و خشک بماند. پزشک برای استحمام به شما راهکارهای خاصی نشان میدهد. اگر پزشک تا قبل از خروج از بیمارستان، بخیههای شما را نکشیده باشد؛ در اولین ویزیت، این کار را انجام خواهد داد.
نباید تا زمانی که پزشک به شما اجازه نداده است، رانندگی کنید. البته ممکن است محدودیتهای دیگری هم برای شما در نظر گرفته شود.

پس از انجام پیوند باید چندین بار به پزشک مراجعه کنید. ممکن است در این جلسهها آزمایش خون، رادیوگرافی قفسه سینه و بافتبرداری (بایوپسی) از شما گرفته شود. پزشک در بافتبرداری با استفاده از سوزن نازکی قسمتی از بافت قلب را خارج کرده و آن را زیر میکروسکوپ بررسی میکند.
تیم پیوند برنامه قرارهای ویزیتتان با پزشک و انجام این آزمایشها و نمونهبرداریها را به شما اطلاع خواهتد داد. برنامه توانبخشی، ماهها ادامه خواهد داشت.
اگر هر کدام از موارد زیر پیش بیاید، آنها را با پزشک خود در میان بگذارید:
- تب بالاتر از 38 درجه یا لرز. این موارد ممکن است به دلیل عفونت یا پس زدن پیوند اتفاق بیفتند
- قرمز شدن، تورم، خونریزی یا تخلیه مایعات در قسمتهای شکافتهشده
- افزایش میزان درد در قسمتهای شکافتهشده
- تنگی نفس
- خستگی شدید
- فشار خون پایین
ممکن است پزشک با توجه به شرایط شما، پس از عمل جراحی دستورهای خاص دیگری نیز به شما بدهد.
باید برای بقیه عمر خود دارو مصرف کنید تا با پس زدن پیوند مبارزه کرده و اجازه دهید قلب پیوندی از چمله سلولهای ایمنی شما جان سالم به در ببرد. واکنش بدنهای مختلف به این داروها متفاوت است و عوارض جانبی آنها جدی است. پزشک برنامه دارویی را برایتان تجویز خواهد کرد که با شما سازگار بوده و متناسب با نیازهایتان باشد.
برخی از عفونتهایی که ممکن است به آن مبتلا شوید شامل موارد زیر هستند:
🔴 عفونت قارچی دهانی (برفک)، تبخال و ویروسهای تنفسی. نباید در چند ماه اول پس از جراحی با افراد زیادی در تماس باشید. همچنین از نزدیک شدن به افرادی که مبتلا به عفونت خاصی شدهاند، پرهیز کنید.
🔴 مراقبت دائمی از دندانها نیز مهم است. ممکن است پزشک یا دندانپزشکتان به منظور پیشگیری از عفونت قبل از شروع کار روی دندانها برایتان آنتیبیوتیک تجویز کند.
احتمالا برای مشاهده نشانههای پس زدن پیوند نیاز باشد به طور مداوم از سمت راست قلب بافتبرداری انجام شود. معمولا در روزهای اولیه پس از پیوند قلب باید هفتهای یک بار بافتبرداری انجام شود.
به مرور فاصله میان بافتبرداریها به یک ماه یک بار و فواصل طولانیتر نیز خواهد رسید. در نهایت دوره این نمونه برداری ها به پایان خواهد رسید.
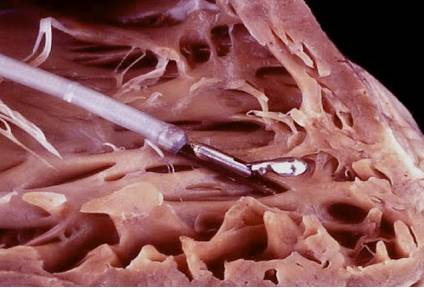
جراحی بافتبرداری سمت راست قلب میتواند به صورت سرپایی یا بستری در بیمارستان (اگر هنوز از بیمارستان مرخص نشده باشید) انجام شود. در روند جراحی، کاتتری وارد سمت راست قلب می گردد. کاتتر مخصوصی از راه رگ گردن یا کشاله ران وارد دهلیز راست قلب میشود.
پزشک به وسیله کاتتر 4 تا 6 نمونه بافت بسیار کوچک را از قلب خارج میکند و نشانههای پس زدن پیوند را بررسی میکند. اگر نشانه پس زدن پیوند دیده شود، پزشک میزان دوز داروی سرکوبکننده را تنظیم میکند. روند جراحی قواعد و خطرات خاص خودش را دارد. پزشک شما از قبل این موارد را برایتان توضیح خواهد داد.
منبع: hopkinsmedicine