بافت همبند، اندام های بدن را در کنار هم نگه می دارد و بسیاری از ساختارهای بدن را پشتیبانی می کند. سندروم مارفان، یک بیماری تاثیرگذار بر بافت همبند است. در سندروم مارفان، بافت همبند طبیعی نیست و سیستم بدن را بشدت تحت تأثیر قرار می دهد، از جمله قلب، رگ های خونی، استخوان ها، تاندون ها، غضروف ها، چشم، سیستم عصبی، پوست و ریه ها.
علت ایجاد سندروم مارفان چیست؟
سندرم مارفان، به دلیل وجود نقص در ژنی که ساختار فیبریلین و الیاف الاستیک، از اجزای اصلی بافت همبند، را رمزگذاری می کند، ایجاد می شود. این ژن، فیبریلین -۱ یا FBN1 نامیده می شود.
در بیشتر موارد، سندرم مارفان ارثی است. و دارای الگو “اتوزومال غالب” می باشد، به این معنی که به طور مساوی، در زنان و مردان رخ می دهد و می تواند تنها از یکی از والدین مبتلا به سندرم مارفان، به ارث برسد. افرادی که به سندرم مارفان مبتلا هستند، 50 درصد احتمال انتقال این اختلال به هر یک از فرزندان خود را دارند. در 25 درصد موارد، به دلایل نامعلوم، نقص ژنی جدیدی رخ می دهد.
سندروم مارفان، همچنین به عنوان یک اختلال ژنتیکی “بیان متغیر” شناخته می شود، زیرا همه افراد مبتلا به سندرم مارفان، علائمی با درجات یکسان ندارند. این اختلال از بدو تولد وجود دارد، با این حال، ممکن است تا نوجوانی یا بزرگسالی تشخیص داده نشود.
چه کسانی تحت تأثیر سندروم مارفان قرار می گیرند؟
این بیماری نسبتاً شایع بوده و از هر 10000 تا 20000 نفر، 1 نفر به آن مبتلا می گردد. و در افراد با هر قوم و نژادی دیده می شود.
علائم سندروم مارفان
گاهی سندرم مارفان بسیار خفیف، و کم علامت است. اما در بیشتر موارد، بیماری با افزایش سن پیشرفت کرده و علائم، با ایجاد تغییرات در بافت همبند قابل مشاهده می گردد.
علائم فیزیکی سندروم مارفان
افراد مبتلا به سندرم مارفان، اغلب بسیار قد بلند و لاغر هستند. دست ها، پاها، و انگشتان دست و پایشان ممکن است متناسب نبوده، و نسبت به بقیه بخش های بدن، بیش از حد دراز باشد.
ستون فقرات آنها ممکن است خمیده و استخوان سینه (جناغ) بیرون زده یا فرورفته باشد.
مفاصل نیز ممکن است ضعیف بوده و به راحتی از جا در بیایند. اغلب افراد مبتلا به سندرم مارفان، صورت باریک و بلندی دارند و سقف دهان در این افراد، ممکن است بالاتر از حد طبیعی قرار گرفته و باعث روی هم افتادن دندان ها گردد.
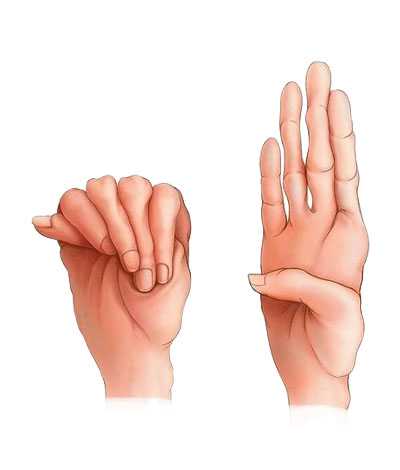
مشکلات دندانی و استخوانی در افراد مبتلا
سندرم مارفان باعث ایجاد تغییرات زیادی در ساختارهای بدن می شود، از جمله مشکلات دندانی و اسکلتی (استخوان). این بیماران ممکن است سابقه مشکلات دندانی مانند کشیدن دندان، یا تسبیط کام، به دلیل داشتن کامی باریک و به علاوه، سابقه مشکلات استخوانی مانند صافی کف پا، فتق و دررفتگی استخوان داشته باشند.
از دیگر تغییراتی که به دلیل غیرطبیعی بودن بافت همبند در سندرم مارفان رخ می دهد، ایجاد تغییر در چشم، قلب و عروق خونی، ریه ها و پوست است.
مشکلات چشمی
تغییرات ریه در سندرم مارفان
تغییر پوست
تغییرات قلبی و عروقی در سندروم مارفان
حدود 90 درصد افراد مبتلا به سندرم مارفان، دچار تغییراتی در قلب و رگ های خونی می شوند.
1_ تغییرات عروقی سندروم مارفان:
تمام قسمت های آئورت می توانند دچار گشادی یا پارگی شوند. این شرایط، می تواند منجر به وقوع یک فوریت پزشکی گردد و در بعضی موارد، تهدید کننده حیات است. همچنین این بیماران، ممکن است سابقه خونریزی داخل جمجمه یا آنوریسم مغزی داشته باشند که از آن به عنوان آنوریسم بری یاد می شود.
در این بیماری، دیواره عروق ضعیف و گشاد می شوند (کشیده می شوند). این تغییرات، غالباً بر آئورت، شریان اصلی که خون را از قلب به بقیه اندام های بدن می رساند، تأثیر می گذارد. وقتی دیواره های آئورت ضعیف یا کشیده گردد، خطر آنوریسم، بریدگی یا پارگی آئورت (ترکیدن) افزایش می یابد.

2_ مشکلات دریچه ای قلب در سندروم مارفان:
دریچه های قلب، به ویژه دریچه میترال، می توانند تحت تأثیر سندرم مارفان قرار بگیرند. د این حالت دریچه ها سست شده و محکم بسته نمی شوند. بنابراین اجازه می دهند خون از طریق آن ها به عقب نشت کند. با پیشرفت افتادگی دریچه میترال، دریچه نشت می کند، که به این حالت، نارسایی دریچه میترال گفته می شود.
در پرولاپس دریچه میترال، دیواره های دریچه کشیده شده و با هر ضربان قلب، به داخل دهلیز چپ برمی گردند. دیواره های دریچه میترال طبیعی، محکم بسته می شوند. افتادگی و نارسایی دریچه میترال، با درجات مختلفی از نشت دریچه همراه است.
نشت خفیف دریچه، کار اضافی برای قلب ایجاد نمی کند، اما نیاز به پیگیری دائمی دارد.
نشت قابل توجه تر دریچه، باعث افزایش بار قلب می شود و ممکن است علائم تنگی نفس، احساس خستگی مفرط یا تپش قلب (لرزش در قفسه سینه) را ایجاد نماید. وجود جریان غیرطبیعی، ممکن است ایجاد صدایی در قلب شود که با استتوسکوپ قابل شنیدن است. با گذشت زمان، قلب ممکن است بزرگتر شود و نارسایی قلبی رخ دهد.
3_ کاردیومیوپاتی:
در سندرم مارفان، ممکن است با گذشت زمان، عضله قلب بزرگ و ضعیف شود و این امر، حتی اگر نشت دریچه وجود نداشته باشد، در نهایت سبب ایجاد کاردیومیوپاتی میگردد. این شرایط ممکن است به نارسایی قلبی تبدیل شود.
4_ اتساع ریشه آئورت:
ریشه آئورت، ناحیه ای است که آئورت به دریچه آئورت می رسد. در سندرم مارفان، ریشه آئورت ممکن است گشاد یا منبسط شود. و این امر می تواند سبب کشش و نشت دریچه آئورت گردد.
5_ آریتمی (ریتم غیرطبیعی قلب):
ممکن است در برخی از بیماران مبتلا به سندرم مارفان رخ دهد. آریتمی اغلب به MVP (افتادگی دریچه میترال) مربوط می شود.
سندرم مارفان خفیف
در سندرم مارفان خفیف علائم بیماری کمتر بوده و یا نواحی درگیر در بدن کمتر هستند، بطور مثال علائم سندرم مارفان خفیف در برخی افراد ممکن است صرفا قد بلند و انعطاف بالا و یا شلی بافت همبند زیر پوست باشد، اما مشکلات دریچه ای و پارگی آئورت (دایسکشن) و مواردی از این قبیل را به همراه نداشته باشد.
درمان سندروم مارفان
درمان دارویی
از هیچ دارویی برای درمان سندرم مارفان استفاده نمی شود، با این حال، ممکن است برای جلوگیری یا کنترل عوارض، از دارو استفاده گردد.
به طور مثال، بتا بلاکرها، سبب افزایش آرامش قلب، کاهش شدت ضربان قلب و فشار داخل رگ ها، و در نتیجه جلوگیری یا کند کردن روند بزرگ شدن آئورت می شوند. درمان با بتا بلاکر باید از سنین پایین آغاز شود. در افرادی که به دلیل آسم یا عوارض جانبی، قادر به استفاده از بتابلاکرها نیستند، می توان از یک مسدود کننده کانال کلسیمی مانند وراپامیل استفاده نمود.
همچنین داروهای مسدود کننده گیرنده آنژیوتانسین (ARB)، با تاثیر بر یک مسیر شیمیایی در بدن، اثر خود را اعمال می کنند. این عوامل، اغلب در درمان فشار خون بالا و همچنین نارسایی قلبی استفاده می شوند. در حال حاضر، آزمایشات بالینی برای ارزیابی چگونگی جلوگیری از بزرگ شدن آئورت توسط این داروها در حال انجام است. مطالعات اولیه، نتایج دلگرم کننده ای به همراه داشته اند.
درمان سندروم مارفان با عمل جراحی
جراحی در سندرم مارفان، با هدف جلوگیری از پارگی آئورت و درمان مشکلات دریچه ای انجام می شود. اگر قطر آئورت بیش از 4.7 سانتی متر (سانتی متر) تا 5.0 سانتی متر (بسته به قد فرد)، یا سرعت بزرگ شدن آئورت بالا باشد، می توان از جراحی کمک گرفت. متخصص قلب همچنین با اندازه گیری قطر ریشه آئورت به نسبت ارتفاع، نیاز فرد به جراحی را بررسی می نماید. اینکه فرد قصد بارداری دارد یا خیر نیز، در نیاز او جراحی تعیین کننده است.
درمان جراحی، بر اساس اندازه آئورت، اندازه طبیعی و مورد انتظار آئورت، میزان رشد آئورت، سن، قد، جنسیت و سابقه خانوادگی پارگی آئورت در نظر گرفته می شود. این جراحی شامل جایگزینی قسمت گشاد شده آئورت با پیوند است.
وقتی سندرم مارفان باعث نشتی آئورت یا دریچه میترال (نارسایی مجدد) شود، که منجر به تغییر در بطن چپ (محفظه پایین سمت چپ قلب) یا نارسایی قلب گردد، در این شرایط، ممکن است بیمار به جراحی تعمیر یا تعویض دریچه نیاز داشته باشد.
توصیه می شود که افراد مبتلا به سندرم مارفان، توسط جراحانی که در این نوع جراحی ها تجربه دارند، تحت درمان قرار بگیرند. درک بهتر سندرم مارفان به همراه تشخیص زودهنگام، پیگیری دقیق و تکنیک های ایمن تر جراحی، منجر به حصول نتایج بهتر در بیماران شده است.
مرکز جراحی قلب و عروق پیشرفته دکتر فروزان نیا